Gastritis: Symptome und Behandlung bei Magenschleimhautentzündung | ABC-Z

Stand: 24.03.2026 21:49 Uhr
| vom
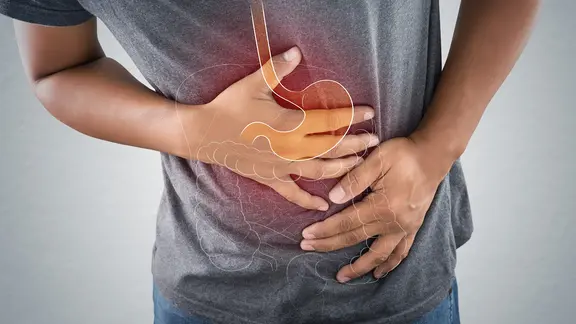
Gastritis kann sich durch Symptome wie brennende Schmerzen, Völlegefühl und Übelkeit zeigen. Welche Ursachen es für eine Magenschleimhautentzündung gibt und wie die Behandlung aussehen kann.
Die Schleimhaut schützt den Magen vor ätzender Magensäure – eigentlich. Denn wenn der Körper zu viel Magensäure produziert oder die Schutzschicht etwa durch eine Infektion, Alkohol oder Medikamente gereizt wird, kann die Magenschleimhaut Schaden nehmen und sich entzünden. Fachleute nennen das Gastritis. Diese kann akut oder chronisch sein. Die akute Form geht oft mit typischen Symptomen wie Schmerzen und Völlegefühl einher, während die chronische Form oft lange unbemerkt bleibt.
Gastritis: Symptome oft nur bei akuter Entzündung
Eine chronische Magenschleimhautentzündung verursacht oft keine oder nur leichte Beschwerden wie Aufstoßen oder Völlegefühl nach den Mahlzeiten. Das ist bei einer akuten Gastritis anders. Typische Symptome sind:
- Brennen, Druckgefühl oder Schmerzen in der Magengegend
- Völlegefühl
- Übelkeit teilweise mit Erbrechen
- Appetitlosigkeit
- saures Aufstoßen oder Sodbrennen
- Blähbauch
- Blähungen
Der Magen als Hochleistungsorgan
Im Magen legt das verspeiste Essen den ersten längeren Zwischenstopp ein. Hier wird es weiter zerkleinert, durchgeknetet und in ätzender Magensäure eingeweicht: Viele kleine Drüsen in der Magenschleimhaut produzieren täglich drei bis vier Liter Magensaft, um die Nahrung anzuverdauen und darin befindliche Keime abzutöten. Damit sich der Magen nicht gleich “selbst verdaut”, stellen dafür spezialisierte Zellen einen zähflüssigen Schleim her, der die Magenschleimhaut mit einem dünnen Schutzfilm überzieht.
Mögliche Auslöser einer akuten Gastritis
Ist dieser Schutzmantel beschädigt oder zu viel Magensäure vorhanden, kann die Magenschleimhaut Schaden nehmen und sich entzünden – eine akute Gastritis entsteht. Mögliche Auslöser sind:
- zu viel Nikotin
- Alkohol
- Kaffee
- scharfes Essen
- Lebensmittelvergiftungen
- psychische oder physische Belastungen (Angst, Stress, Unfälle)
- Infektionen mit Bakterien, Viren, Schimmelpilzen
- Medikamente (insbesondere Schmerzmittel wie Acetylsalicylsäure, Diclofenac, Ibuprofen, vor allem in Kombination mit Kortison, außerdem nichtsteroidale Antirheumatika, Immunsuppressiva)
- Strahlentherapie
Ursachen und Typen einer chronischen Magenschleimhautentzündung
Die Ursachen für eine chronische Gastritis sind verschiedener Natur. Dementsprechend unterscheiden Mediziner die Gastritiden nach Typ A, B oder C:
Typ-A-Gastritis, Autoimmunkrankheit: Bei dieser eher seltenen Form bildet der Körper aus bisher nicht verstandenen Gründen Abwehrstoffe gegen bestimmte Zellen der Magenschleimhaut. Die sogenannten Belegzellen stellen eigentlich Magensäure her – durch den Autoimmunangriff gehen sie nach und nach zugrunde. Da die Belegzellen außerdem den sogenannten Intrinsic Factor produzieren, der die Aufnahme von Vitamin B12 im Darm steuert, ist bei dieser Form der Gastritis auch die Vitaminaufnahme aus dem Essen gestört. Die Folge ist eine Blutarmut (perniziöse Anämie). Bei einer ausgeprägten Typ-A-Gastritis können dadurch Müdigkeit, Kurzatmigkeit und Schwäche auftreten.
Typ-B-Gastritis, bakterielle Infektion: Typ B ist die häufigste Form, hier ist meist das Bakterium Helicobacter pylori schuld. Mehr als jeder dritte ist damit infiziert, oft ohne es zu wissen. Die Übertragungswege sind noch nicht vollkommen geklärt, doch tritt die Infektion unter Personen mit engem Kontakt gehäuft auf (etwa in Familien). Der Keim hat sich speziell an die rauen Lebensbedingungen im Magen angepasst und kann sich dort auch einnisten, ohne Beschwerden zu verursachen. Doch gilt er als Risikofaktor für Magengeschwüre und sogar für Magenkrebs.
Typ-C-Gastritis, chemisch-toxische Reizung: Etwa jede dritte bis vierte Magenschleimhautentzündung wird durch Schmerzmittel oder andere chemische Reize ausgelöst. Wer häufig Schmerztabletten oder bestimmte andere Medikamente einnimmt, sollte mit seinem Arzt eventuell nach milderen Alternativen suchen. Weitere Auslöser für Typ-C-Gastritis sind ein übermäßiger Alkoholkonsum oder – sehr selten – ein sogenannter Gallereflux: Gallensaft gelangt aus dem Zwölffingerdarm in den Magen.
Diagnose einer Magenschleimhautentzündung durch den Facharzt
Die Ärztin oder der Arzt wird sich nach den Ernährungs- und Lebensgewohnheiten, nach möglichen Vorerkrankungen und Medikationen erkundigen. Eine Ultraschalluntersuchung des Oberbauchs kann sinnvoll sein, um Gallensteine auszuschließen.
Die Diagnosesicherung erfolgt durch eine Magenspiegelung (Gastroskopie) bei einer Fachärztin oder einem Facharzt für Gastroenterologie. Für die Untersuchung wird ein dünner, flexibler Schlauch (Endoskop) durch die Speiseröhre bis in den Magen geschoben. Das tut nicht weh, ist aber etwas unangenehm. Eine eingebaute Kamera macht das Mageninnere sichtbar. Von auffälligen Stellen werden kleine Gewebeproben für die feingewebliche Untersuchung im Labor entnommen.
Eine Helicobacter-Infektion kann gegebenenfalls in der Gewebeprobe nachgewiesen werden. Andere Nachweis-Methoden sind Stuhlprobe oder Atemtest.
Bei Verdacht auf eine Typ-A-Gastritis ist eine Blutuntersuchung angezeigt, um eventuelle Antikörper nachzuweisen.
Wann sollte man einen Arzt aufsuchen?
Beschwerden wie Bauchschmerzen, Übelkeit oder Völlegefühl können von ganz harmlosen Verdauungsstörungen ausgelöst, aber auch von einem Reizmagen oder schwerwiegenden Erkrankungen verursacht werden. Deshalb sollte man eine Ärztin oder einen Arzt aufsuchen, wenn Magenbeschwerden länger als 14 Tagen andauern.
Behandlung der Gastritis: Die richtige Ernährung
Die Behandlung einer Magenschleimhautentzündung richtet sich nach der Gastritis-Ursache und -Form. Eine akute Gastritis verschwindet meist rasch, wenn man den Magen schont. Alles, was Entzündungen befeuert, muss reduziert werden: vor allem Stress und falsche Ernährung.
Zu viel, zu fettes, zu scharfes, aber auch zu süßes Essen bedeutet Schwerstarbeit für den Magen. Er reagiert gereizt, produziert mehr Säure, seine Muskeln verkrampfen schmerzhaft. Auch Kaffee und Alkohol kurbeln die Magensäure-Produktion an, außerdem frittierte, panierte und geräucherte Lebensmittel, Wurst, Feinkostsalate und andere Fertigprodukte.
Bei Gastritis A gelten andere Ernährungsempfehlungen. Selten treten Beschwerden nach dem Essen auf. Der Magen produziert nicht zu viel Säure, sondern zu wenig. Darum kann ein Glas Zitronenwasser zum Essen bei der Verdauung helfen. Auch ist es für Betroffene wichtig, Nährstoffmangel – etwa Vitamin B12 – im Blick zu haben und gegebenenfalls zu substituieren. Da bei Gastritis A das Immunsystem gegen eigene Körperzellen kämpft, sollte Wert auf eine entzündungshemmende, darmschonende Kost gelegt werden.
Gastritis durch Stressabbau behandeln
Wichtig ist auch im übertragenen Sinne, nicht “alles in sich hineinzufressen”, sondern achtsam mit sich selbst umzugehen. Magen und vegetatives Nervensystem hängen eng zusammen. Bei wiederkehrenden Magenproblemen kann es helfen, Ruhezonen zu schaffen und Stressquellen zu identifizieren, um Auswege aus möglichen Stressfallen zu finden. Hilfreich können zudem entspannende Rituale sein: Entspannungsübungen wie autogenes Training, Meditation oder Massagen im Alltag.
Vorsicht mit Säureblockern und anderen Medikamenten
Es gibt verschiedene Medikamente, mit denen eine Gastritis behandelt werden kann. Unter den pflanzlichen Mitteln kann echte Kamille hilfreich sein. Antazida wie Aluminium- oder Magnesiumhydroxid neutralisieren die vorhandene Magensäure. Sogenannte Säureblocker wie Protonenpumpeninhibitoren (PPI) und H2-Rezeptor-Antagonisten hemmen die Bildung von Magensäure. Wichtig: Auf Dauer – länger als zwei Wochen – sollte man ohne ärztlichen Rat keine Säureblocker nutzen, auch wenn Nebenwirkungen eher selten auftreten. Wird eine Gastritis durch Helicobacter pylori verursacht, werden Betroffenen zusätzlich Antibiotika verordnet.